AUTORES: JIA WEN CHEN y HUGO LAS HERAS (4º curso, Grado en Biotecnología)
El cáncer es una de las enfermedades con mayor incidencia en la salud humana. Existen muchos tipos de cánceres y muchos de ellos actualmente no tienen cura. Sin embargo, a raíz de la pandemia del Sars-Cov2 (el conocido Coronavirus) ha tomado fuerza una rama de investigación que se dedica a buscar tratamientos frente al cáncer. Seguro que muchos de los que estáis leyendo este artículo os suenan empresas como Pfizer o Moderna por las vacunas contra la Covid-19. Pues bien, la misma tecnología que las hizo posibles podría ser la clave para curar el cáncer.
¿Qué son las vacunas de mRNA y cómo se aplican al cáncer?
Al preguntar a los entendidos en el tema, nos dirían algo como: «una vacuna de mRNA consiste en hacer llegar a nuestras células las instrucciones necesarias para que los ribosomas produzcan una serie de neoantígenos tumorales que permitan estimular nuestro sistema inmune adaptativo y atacar a las células cancerígenas de manera específica», pero ¿qué quiere decir esto realmente?
Cuando nos administran la vacuna es como si mandaran un e-mail a nuestras células, en concreto a los policías del cuerpo que son los glóbulos blancos del sistema inmune. Este correo incluye un dossier de fotografías del sospechoso desde distintas perspectivas. De esta manera los linfocitos (los policías) pueden patrullar el cuerpo y cuando reconocen algún neoantígeno (una de las fotos de ese dossier) detienen al sospechoso, es decir, atacan y destruyen las células malignas que forman el cáncer (Figura 1).
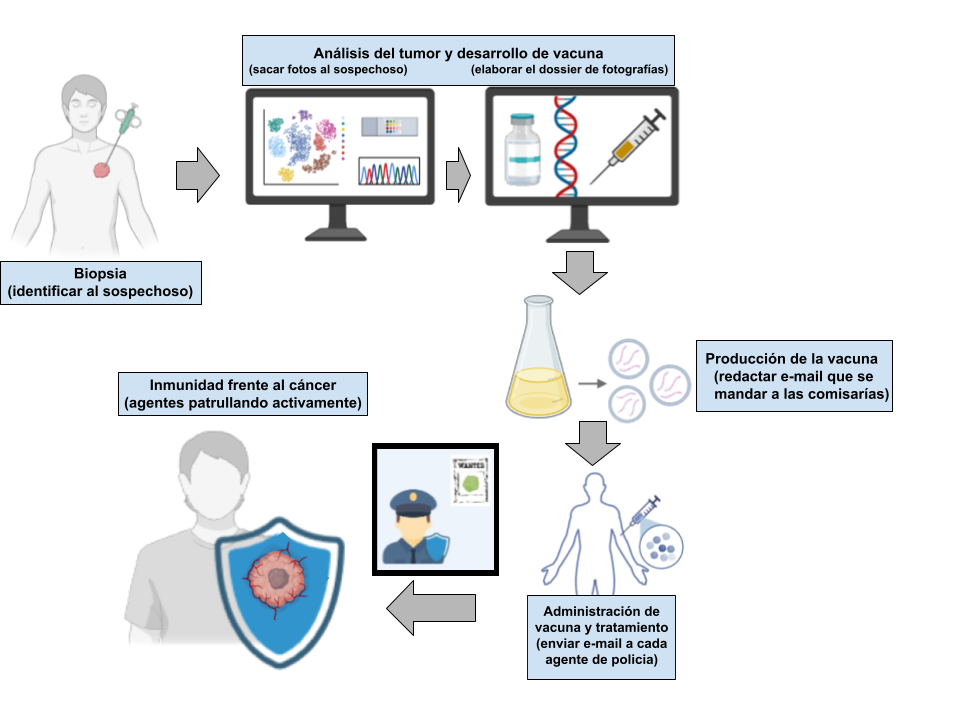
Figura 1. Esquema sobre el desarrollo de vacunas de mRNA frente al cáncer, estableciendo paralelismos con la metáfora. Imagen creada con biorender.com.
¿Quiere decir esto que tras un pinchazo estaremos curados o que no podamos tener cáncer?
La respuesta corta es que no. Las vacunas contra el cáncer no son preventivas, sino terapéuticas. No evitan que surja el cáncer, pero sí que permiten tratarlo de manera específica [1]. Existe un pequeño matiz en esta afirmación, pues existen virus como el del papiloma humano o el de la hepatitis B que pueden provocar cáncer como efecto secundario de la infección vírica. En estos casos, sí que existen unas vacunas eficaces que son capaces de prevenir la aparición del cáncer, no porque actúe contra el cáncer, sino porque actúa sobre la proliferación del virus evitando o limitando la infección.
Hoy en día el cáncer se trata principalmente mediante procedimientos como quimioterapia, radioterapia o inmunoterapia, entre otros. Sin embargo, muchos de estos enfoques como la quimioterapia o la radioterapia son relativamente inespecíficos, ya que actúan sobre procesos comunes a distintos tipos de células, y no consideran las características moleculares de cada tumor. La inmunoterapia sí que es un enfoque dirigido, ya que permite llevar el tratamiento a unas células concretas atendiendo a factores moleculares diferenciales.
Las vacunas de mRNA permiten atacar, por ejemplo, un subtipo de cáncer de un grupo mayor, atendiendo a sus particularidades y sus marcadores característicos. De esta manera se puede realizar un tratamiento más específico, llegando incluso a diseñar vacunas personalizadas para el cáncer concreto que sufre una persona [1].
Aunque estas vacunas sean prometedoras, a fecha de 2025, los estudios científicos publicados, así como los ensayos clínicos en curso, apuntan a que la estrategia más eficaz pasaría por un tratamiento que combina los tratamientos actuales (quimioterapia, radioterapia o inmunoterapia) con la administración de una vacuna de mRNA [1] .
¿Realmente las vacunas de mRNA pueden materializarse como tratamiento para el cáncer?
Algunas de las mayores empresas farmacéuticas del mundo están trabajando actualmente en esta línea e incluso hay algunas de ellas que están realizando ensayos clínicos con estas vacunas. Perdonad que nos pongamos un poco técnicos, pero es necesario poner algunos números para entender los resultados que se publican.
El cáncer de páncreas por ejemplo, es uno de los cánceres con peores perspectivas de evolución. En concreto, el adenocarcinoma pancreático ductal (PDAC), el más común de los tumores pancreáticos, presenta una letalidad superior al 88% [2]. En un estudio publicado en la revista Nature, una de las más prestigiosas, se explica cómo la compañía BioNTech, junto con Genentech (perteneciente al grupo Roche), probaron en 16 pacientes una vacuna frente al PDAC. El PDAC no responde bien a tratamientos convencionales como la inmunoterapia, por ello se diseñó una estrategia que combinaba inmunoterapia, la administración de la vacuna y quimioterapia. Primero los pacientes se sometieron a cirugía para eliminar el tumor. Utilizaron cada uno de los tumores para generar una vacuna específica para cada paciente, logrando un dossier de hasta 20 antígenos (fotos) característicos (Figura 2).
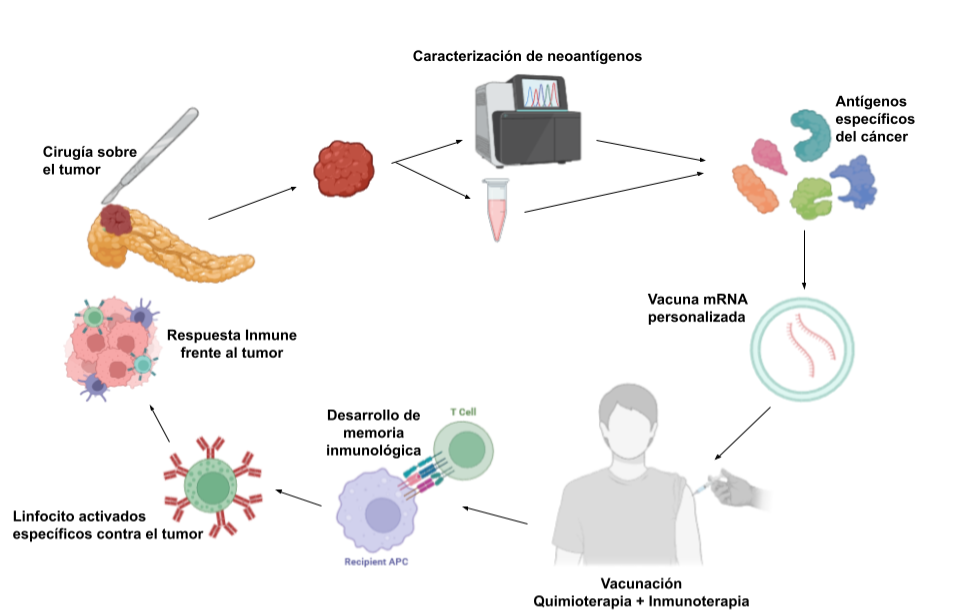
Figura 2. Esquema sobre el procedimiento utilizado para el tratamiento frente al PDAC. Imagen creada con biorender.com.
El estudio desveló que, en la mitad de los pacientes, la vacuna logró una activación de la respuesta inmune adaptativa provocando que hasta un 10% de las linfocitos reconocieran los antígenos del tumor. Es decir, el 10% de los policías podían reconocer al sospechoso cuando lo veían y actuar contra él de manera específica. Además se observó que esta capacidad de reconocimiento se prolongaba hasta dos años y esto es importante, pues significa que pueden permanecer vigilantes para evitar recaídas, eliminando células cancerosas que no hayan sido extirpadas mediante cirugía o que se hayan desprendido y pudieran provocar metástasis. En el artículo también se explica que solo uno de los 16 participantes sufrió algún efecto secundario de consideración; la mayor parte de los efectos secundarios fueron leves o moderados [2].
En 2025 se publicó otro artículo científico, también en Nature [3], que era una continuación de este estudio donde se realizó un seguimiento prolongado de los pacientes tras la administración del tratamiento. Se observó que, en los pacientes que respondieron a la vacuna, las células defensivas del sistema inmune (linfocitos T) no solo se activaban, sino que también permanecían en el organismo durante años, manteniendo una ‘memoria inmunológica’ frente al cáncer. Lo más interesante es que esta nueva investigación muestra que estas fotografías del dossier no se olvidan rápido: el sistema inmune guarda el archivo durante años, lo que significa que sigue patrullando con la misma eficacia mucho tiempo después de la vacunación. En algunos pacientes, estas células podrían persistir durante décadas, lo que sugiere que las vacunas de mRNA no solo logran una respuesta inicial, sino que podrían ofrecer una protección duradera contra recaídas. En aquellos pacientes que no habían respondido a la vacuna se observó que el cáncer volvía a surgir en unos 13.4 meses. En cambio, en aquellos pacientes que sí habían respondido a la vacuna, a fecha de cierre del estudio 3 años después, más de la mitad de los pacientes seguían sin sufrir recaída [3].
Los resultados de este estudio son muy prometedores, ya que pone de manifiesto que es posible inducir una respuesta inmune específica contra el cáncer que sea duradera en el tiempo. Aunque reveladores, es necesario realizar muchas más pruebas y estudios que corroboren los resultados. Además se debe comprobar la seguridad y la eficacia de las vacunas antes de trasladarlas al público general.
¿Y ahora?
Existen numerosos proyectos que trabajan en el ámbito de las vacunas de mRNA contra el cáncer. Si los grandes ensayos en marcha confirman estos resultados, podríamos estar ante una de las revoluciones más importantes en la lucha contra el cáncer. La medicina personalizada se posiciona como una de las claves llamadas a transformar la medicina moderna. No obstante, los resultados todavía son limitados y queda mucho camino por recorrer. Aún así las primeras piezas del puzle ya están sobre la mesa y empiezan a encajar.
Bibliografía
- Lorentzen, C. L., Haanen, J. B., Met, Ö., et al. (2022). Clinical advances and ongoing trials of mRNA vaccines for cancer treatment. The Lancet Oncology, 23(10), e450-e458. https://doi.org/10.1016/s1470-2045(22)00372-2n
- Rojas, L.A., Sethna, Z., Soares, K.C. et al. Personalized RNA neoantigen vaccines stimulate T cells in pancreatic cancer. Nature 618, 144–150 (2023). https://doi.org/10.1038/s41586-023-06063-y
- Sethna, Z., Guasp, P., Reiche, C., et al. (2025). RNA neoantigen vaccines prime long-lived CD8+ T cells in pancreatic cancer. Nature, 639(8056), 1042–1051. https://doi.org/10.1038/s41586-024-08508-4